2018年阿茲海默症國際學會(ADI)的全球失智症報告指出,全球有超過5千萬人罹患失智症,預估在2050年以前將達到1億5千萬例,等於每3秒就增加一名新的確診病例。失智症患者對家屬和照護者的生活都會產生巨大影響,根據估計,目前失智症於全球社會經濟的照護成本約1兆美元,預估2030年將翻倍至2兆美元。
根據衛生福利部最近一次公布的台灣失智症盛行率調查結果,我國65歲以上老年人之盛行率約為5%,即每20人中1人罹患失智症。此盛行率與年齡有密切關係。
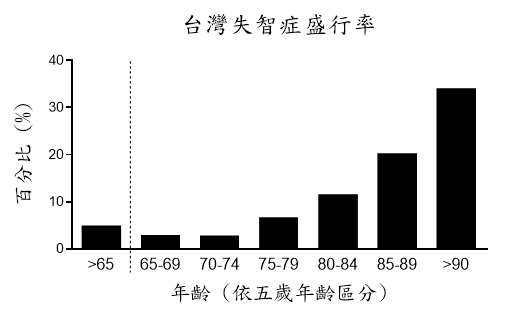 台灣失智症盛行率(圖/取自102年衛生福利部新聞資料)
台灣失智症盛行率(圖/取自102年衛生福利部新聞資料)
然而,目前阿茲海默症的藥物研發幾乎都以失敗告終,其中一個關鍵原因是當患者被臨床診斷確認時,其大腦已呈現嚴重病變,此時再給予投藥,緩解改善的效果有限。因此,在臨床症狀尚未惡化時,若能研發出一個可以準確偵測阿茲海默症的方法,以便提早進行必要的藥物治療或其他介入以保護大腦,是非常重要的手段。
目前能被科學家接受的阿茲海默症輔助診斷方法可分成兩大類,分別是抽取腦脊髓液進行特殊分子濃度測量和大腦造影術。本文針對的是大腦造影術中,最成熟、且最被廣泛使用於輔助診斷阿茲海默症的正子斷層造影術(PET)。
正子斷層造影原理:偵測放射性同位素衰變訊號
正子是指帶正電的電子,透過放射性同位素衰變發出。臨床上,帶有同位素的藥物經靜脈注射入人體後,衰變過程中產生的正電子會立即與帶負電荷的電子撞擊,相互抵消毀滅、釋放能量,而放出來的能量是兩道方向相反的伽馬射線。正子斷層造影掃描儀可同時偵測這些成對的伽馬射線,在電腦上以正子同位素重組在組織或器官內分佈的圖像。
根據注入靜脈的同位素藥物可將正子斷層造影分為三類,以下依照發展時序加以介紹,分別是:「氟化去氧葡萄糖正子斷層造影」(FDG PET)、「類澱粉斑塊正子斷層造影」(Amyloid PET)及「神經纖維纏結正子斷層造影」(Tau PET)。
 正子斷層造影掃描儀(圖/成大醫院正子造影中心提供)
正子斷層造影掃描儀(圖/成大醫院正子造影中心提供)
FDG PET:從葡萄糖攝取量看神經細胞活化程度
「氟化去氧葡萄糖正子斷層造影」(FDG PET)應用的同位素藥物是氟化去氧葡萄糖,此化合物結構與葡萄糖類似,也能被人體細胞吸收,但幾乎無法被代謝。所以,從氟化去氧葡萄糖的分布情況,就能看出體內細胞對葡萄糖攝取的分布情況。由於腫瘤細胞快速生長需攝取大量的葡萄糖,因此氟化去氧葡萄糖的分布情況,被廣泛用來診斷腫瘤。
神經細胞的活化也需要攝取大量的葡萄糖,所以氟化去氧葡萄糖訊號也可代表神經細胞活化的程度,越強代表神經細胞越活化。阿茲海默症患者腦內的神經細胞已經受損,活化的程度較低,氟化去氧葡萄糖訊號在大腦的訊號比正常人低,因此氟化去氧葡萄糖的正子斷層造影也被用於阿茲海默症的輔助診斷。
但是,很多疾病都有神經細胞不太活化的情形,因此氟化去氧葡萄糖正子斷層造影診斷的專一性並不夠理想。
Amyloid PET:以類澱粉斑塊偵測阿茲海默症
「類澱粉斑塊正子斷層造影」(Amyloid PET)最早是由美國匹茲堡大學的研究團隊開發出來,使用的同位素藥物命名為PiB (Pittsburgh Compound B)。PiB可進入大腦內,和阿茲海默症最重要神經病理變化之一的類澱粉斑塊結合,專一程度高。因此PiB在大腦的訊號強度越強,就代表阿茲海默症的神經病理變化越嚴重。
但是,PiB的半衰期僅有20分鐘,1小時後訊號就幾乎偵測不到,且PiB必須通過生產同位素的「迴旋加速器」才能製成,所以必須於其週邊地區進行作業。在台灣,醫用迴旋加速器僅在幾個城市才有,故難以普遍用於醫療。
同時,有些人大腦內雖然有高含量的類澱粉斑塊,但是臨床症狀並未達失智,甚至症狀輕微,因此藥用Amyloid PET來診斷阿茲海默症,仍有改進空間。
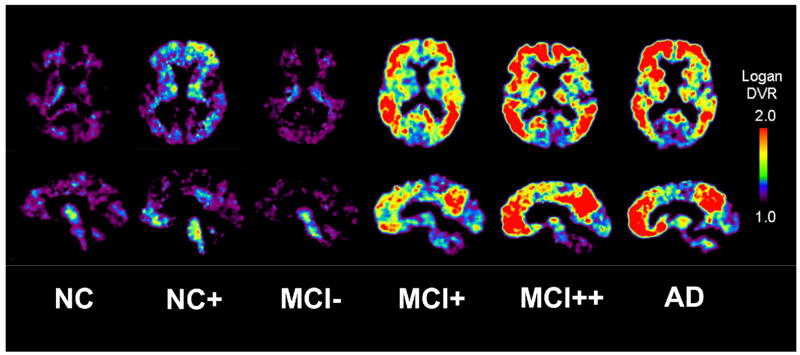 類澱粉斑塊正子斷層造影大腦影像圖,紅黃顏色代表有比較多的類澱粉斑塊存在。左邊三位是正常人的大腦影像圖。類澱粉斑塊正子斷層造影顯示右側三位大腦中有高含量的類澱粉斑塊。其中最右邊一位是阿茲海默症患者,另兩位的臨床症狀雖然還未達阿茲海默症的嚴重度,但是也已經有知能障礙,很可能會進一步退化成阿茲海默症。(圖/https://pubmed.ncbi.nlm.nih.gov/17921032/)
類澱粉斑塊正子斷層造影大腦影像圖,紅黃顏色代表有比較多的類澱粉斑塊存在。左邊三位是正常人的大腦影像圖。類澱粉斑塊正子斷層造影顯示右側三位大腦中有高含量的類澱粉斑塊。其中最右邊一位是阿茲海默症患者,另兩位的臨床症狀雖然還未達阿茲海默症的嚴重度,但是也已經有知能障礙,很可能會進一步退化成阿茲海默症。(圖/https://pubmed.ncbi.nlm.nih.gov/17921032/)
Tau PET:研究仍在初期,正確率難斷定
最後來談「神經纖維纏結正子斷層造影」(Tau PET)。過去神經病理學家的研究發現,阿茲海默症的另一個重要神經病理變化——神經纖維纏結在大腦中的含量與位置,和阿茲海默症臨床症狀之相關性高,且遠比類澱粉斑塊好。
於是科學家便針對神經纖維纏結,採用類似於類澱粉斑塊正子斷層造影的策略,開發數種神經纖維纏結同位素藥物。但由於神經纖維纏結正子斷層造影方面的研究仍在初期階段,其在阿茲海默症的預測、診斷和追蹤臨床病程進展的正確率,還需要更多證據支持。
雖然正子斷層造影提供醫師先進的診斷工具,但是目前臨床應用所遇到的最大問題之一卻是價格。在我國,做一次類澱粉斑塊正子斷層造影的費用約需7萬元,因此限制了大規模篩檢的應用。如何找出高風險族群、要在什麼時間點進行篩檢、篩檢的間隔多長等,都需要進一步研究。
 台灣失智症盛行率(圖/取自102年衛生福利部新聞資料)
台灣失智症盛行率(圖/取自102年衛生福利部新聞資料) 正子斷層造影掃描儀(圖/成大醫院正子造影中心提供)
正子斷層造影掃描儀(圖/成大醫院正子造影中心提供) 類澱粉斑塊正子斷層造影大腦影像圖,紅黃顏色代表有比較多的類澱粉斑塊存在。左邊三位是正常人的大腦影像圖。類澱粉斑塊正子斷層造影顯示右側三位大腦中有高含量的類澱粉斑塊。其中最右邊一位是阿茲海默症患者,另兩位的臨床症狀雖然還未達阿茲海默症的嚴重度,但是也已經有知能障礙,很可能會進一步退化成阿茲海默症。(圖/https://pubmed.ncbi.nlm.nih.gov/17921032/)
類澱粉斑塊正子斷層造影大腦影像圖,紅黃顏色代表有比較多的類澱粉斑塊存在。左邊三位是正常人的大腦影像圖。類澱粉斑塊正子斷層造影顯示右側三位大腦中有高含量的類澱粉斑塊。其中最右邊一位是阿茲海默症患者,另兩位的臨床症狀雖然還未達阿茲海默症的嚴重度,但是也已經有知能障礙,很可能會進一步退化成阿茲海默症。(圖/https://pubmed.ncbi.nlm.nih.gov/17921032/)